こうてんせい‐めんえきふぜんしょうこうぐん〔‐メンエキフゼンシヤウコウグン〕【後天性免疫不全症候群】
後天性免疫不全症候群
英訳・(英)同義/類義語:acquited immunodeficiency syndrome, AIDS
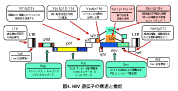
ヒトのT細胞に感染するエイズウイルス、HIV(Human Immunodeficiency Virus)による感染症で、免疫不全による様々な合併症を引き起こす。
エイズ
英訳・(英)同義/類義語:AIDS, , AIDS, Acquired ImmunoDeficiency Syndrome, , acquired immunodeficincy syndrome
ヒトのT細胞に感染するエイズウイルス、HIV(Human Immunodeficiency Virus)による感染症で、免疫不全による様々な合併症を引き起こす。
後天性免疫不全症候群
後天性免疫不全症候群
後天性免疫不全症候群
|
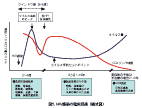
臨床症状 1)急性初期感染期:HIV 感染成立の2~3週間後にHIV 血症は急速にピークに達するが、この時期には発熱、咽頭痛、筋肉痛、皮疹、リンパ節腫脹、頭痛などのインフルエンザあるいは伝染性単核症様の症状が出現する。症状は全く無自覚の程度から、無菌性髄膜炎に至るほどの強いものまで、その程度は様々である。初期症状は数日から10週間程度続き、多くの場合自然に軽快する。 [話題3 -エイズの発症機構に関する新知見] [話題4 -HIV 感染やエイズ発症に対する抵抗性の遺伝的背景に関する最新知見] HIV 感染症の診断は、臨床知見(指標疾患)による臨床診断に加え、検査室レベルでの診断が行われる。実験室診断は(1)HIV 抗体の検出(エライザ(ELISA)法や粒子凝集法(particle agglutination,PA 法)、(2)ウイルス抗原の検出(HIV gag 蛋白質p24 アッセイ)、(3)HIV ゲノムDNA/RNA 検出(PCR 法、血漿あるいは血清中のウイルス量の定量のためのamplicore monitor法、NASBA 法、b‐DNA 法など)、(4)ウイルス分離、の4 つの方法によって行われる。HIV 感染症の診断は一般にHIV 抗体検査による。HIV 抗体スクリーニング検査法(酵素抗体法(ELISA)、粒子凝集法(PA )など)の結果が陽性で、かつ(1) 抗体確認検査(Western Blot法、蛍光抗体法(IFA))あるいは、(2) HIV 抗原検査、ウイルス分離及び核酸診断法(PCR等)等の病原体に関する検査(「HIV 病原検査」)で陽性である場合、HIV 感染と診断できる。 治療・予防
今後、さらに副作用の少ない、服用しやすい(現行のHAART では薬の服用が空腹時、食後、食間、薬によっては多量の水分補給が必要など、非常に煩瑣である)新薬の開発や服薬条件の工夫・改善などが必要と考えられる。また、多剤併用療法は決して根治的療法ではなく、血中のウイルス量が検出限界以下となっても、依然リンパ節、中枢神経系などにウイルスが駆逐されずに残存(latent reservoir)することが知られており、服薬を中止すると直ちにウイルスのリバウンドが起こってくる。このように、薬物療法には依然改善すべき様々な問題点が残されており、新薬の開発だけでなく、エイズ発症のメカニズム(AIDS pathogenesis )に関するより深い理解に向けた基礎研究が急務となっている。
HIVの感染予防の鉄則は、他の感染症と同様に感染経路を断つことである。HIV の感染経路は、1 .経血液、2 .性的接触、3 .母子感染の3 種(その他、臓器・角膜移植などによる稀な感染例が知られている)であり、感染予防の基本はこれら3 経路を遮断することにある。蚊による刺咬や、握手、抱擁、軽いキスなどの日常的な接触(カジュアル・コンタクト)によっては感染しない。 発生動向調査について 感染症法における取り扱い(2003年11月施行の感染症法改正に伴い更新) 1 HIV 感染症の診断 2 AIDS の診断 3 指標疾患(Indicator Disease )
|
後天性免疫不全症候群
出典: フリー百科事典『ウィキペディア(Wikipedia)』 (2025/11/05 04:09 UTC 版)

| 後天性免疫不全症候群 | |
|---|---|
 |
|
| エイズに関する社会運動のシンボル・レッドリボン | |
| 概要 | |
| 診療科 | 感染症内科学 |
| 分類および外部参照情報 | |
| ICD-10 | B24 |
| ICD-9-CM | 042 |
| DiseasesDB | 5938 |
| MedlinePlus | 000594 |
| eMedicine | emerg/253 |
| Patient UK | 後天性免疫不全症候群 |
| MeSH | D000163 |
| 順位 | 疾病 | DALYs (万) |
DALYs (%) |
DALYs (10万人当たり) |
|---|---|---|---|---|
| 1 | 2019年コロナウイルス感染症 | 24,306.3 | 8.1 | 3,061.5 |
| 2 | 虚血性心疾患 | 19,389.3 | 6.4 | 2,442.2 |
| 3 | 脳卒中 | 16,020.2 | 5.3 | 2,017.8 |
| 4 | 下気道感染症 | 10,564.2 | 3.5 | 1,330.6 |
| 5 | 早産による合併症 | 10,048.0 | 3.3 | 1,265.6 |
| 6 | 背中と首の痛み | 9,088.2 | 3.0 | 1,144.7 |
| 7 | 糖尿病 | 8,053.4 | 2.7 | 1,014.4 |
| 8 | COPD | 7,806.8 | 2.6 | 983.3 |
| 9 | 下痢性疾患 | 6,974.3 | 2.3 | 878.4 |
| 10 | 交通事故 | 6,785.3 | 2.3 | 854.6 |
| 11 | 結核 | 6,063.6 | 2.0 | 763.7 |
| 12 | 出生合併症 (新生児仮死又は外傷) | 5,925.9 | 2.0 | 746.4 |
| 13 | うつ病性障害 | 5,665.6 | 1.9 | 713.6 |
| 14 | 先天異常 | 5,272.2 | 1.7 | 664.1 |
| 15 | マラリア | 5,205.9 | 1.7 | 655.7 |
| 16 | 肝硬変 | 4,593.6 | 1.5 | 578.6 |
| 17 | 気管、気管支、肺がん | 4,564.8 | 1.5 | 575.0 |
| 18 | その他の難聴 | 4,419.3 | 1.5 | 556.6 |
| 19 | 墜死 | 4,385.5 | 1.5 | 552.4 |
| 20 | 腎臓病 | 4,372.1 | 1.5 | 550.7 |
後天性免疫不全症候群(こうてんせいめんえきふぜんしょうこうぐん、英語: Acquired immune deficiency syndrome)は、ヒト免疫不全ウイルス(HIV)が免疫細胞に感染し、免疫細胞を破壊して後天的に免疫不全を起こす疾患[2]。照屋勝治はエイズを慢性ウイルス血症による「全身性炎症性疾患」としている[3]。性感染症の一つ。略称はAIDS(エイズ)。HIVに感染しただけでAIDSを発症するのではなく、HIVに感染した人が免疫機能の低下により、23の合併症のいずれかを発症した状態をいう[4]。
感染から2 - 4週で、無症候やインフルエンザのような症状などを起こしてから、5年から10年の症状のない潜伏期間に入る。後に風邪によく似た症状や全身の脂漏性皮膚炎を呈し、その後多くの感染症にかかるようになる。感染経路は、主にコンドームを用いない性行為のほか、注射器の打ち回しといった血液感染や母子感染がある。AIDSの検査には血液検査が用いられる。
治療には複数の抗HIV薬を用いた抗レトロウイルス療法(Anti-Retrovirus Therapy、ART)が用いられる。1981年のアメリカ合衆国における初確認から1990年代半ばまでは治療法がなかったが、その後は服薬で体内のHIVを減らすことができるようになった[5]。2021年時点で、服薬は副作用があるうえ発症を抑えるため生涯続ける必要があるが、HIVを体内から完全になくすワクチンが研究途上であるほか、幹細胞移植などによる完治例が少数ながらある[5]。一方、治療により感染者の平均余命は非感染者とほぼ同水準まで延長されているとする研究も報告されている。
臨床像
照屋勝治によると、エイズは単なる細胞免疫不全疾患ではなく、慢性ウイルス血症による「全身性炎症性疾患」としている。免疫力低下に伴い日和見感染を生じるほか、HIVへの感染自体が血管内皮障害の原因となり、脳血管疾患(脳梗塞、脳出血など)や心血管疾患(心筋梗塞など)のリスクを上昇させるとされる[3]。
急性感染期
HIVの初期感染像はアメリカ疾病予防管理センター(CDC)分類では以下がある。いずれも感染後2 - 4週で起こるといわれ、多くの場合、数日 - 10週間程度で症状は軽くなり、長期の無症候性感染期に入るため、感染には気付きにくい。
上記以外にも、突然の全身性の斑状丘疹状の発疹(maculopapular rash)や、ウイルス量が急激に増加し重症化する例では、多発性神経炎、無菌性髄膜炎、脳炎症状などの急性症状を示す場合もある。しかしながら、これらの症状はHIV感染症特有のものではなく、他の感染症や疾病においても起こりうる症状であることから、症状だけで判断することは困難である。
感染後、数週間から1か月程度で抗体が産生され、ウイルス濃度は激減する。一般のHIV感染検査はこの産生される抗体の有無を検査するため、感染後数週間、人によっては1か月程度経過してからでないと十分な抗体が測定されないため、検査結果が陰性となる場合がある(ウインドウ期間)。
無症候期
多くの人は急性感染期を過ぎて症状が軽快し、おおむね5年から10年は無症状であるが、体内でHIVが盛んに増殖を繰り返す。また、免疫担当細胞であるCD4陽性T細胞がそれに見合うだけ作られ、ウイルスがCD4陽性T細胞に感染し破壊するプロセスが繰り返されるため、見かけ上の血中ウイルス濃度が低く抑えられているという動的な平衡状態にある。無症候期を通じてCD4陽性T細胞数は徐々に減少していってしまう。無症候期にある感染者は無症候性キャリア(AC)とも呼ばれる。
またこの期間に、自己免疫性疾患に似た症状を呈することが多いことも報告されている。ほかにも帯状疱疹を繰り返し発症する場合も多い。
発病期
血液中のCD4陽性T細胞がある程度まで減少していくと、身体的に免疫力低下症状を呈するようになる。
多くの場合、最初は全身倦怠感、体重の急激な減少、慢性的な下痢、極度の過労、帯状疱疹、過呼吸、めまい、発疹、口内炎、発熱、喉炎症、咳など、風邪によく似た症状のエイズ関連症状を呈する。また、顔面から全身にかけての脂漏性皮膚炎などもこの時期に見られる。大抵これらの症状によって医療機関を訪れ、検査結果からHIV感染が判明してくる。
その後、免疫担当細胞であるCD4陽性T細胞の減少と同時に、普通の人間生活ではかからないような多くの日和見感染を生じ、ニューモシスチス肺炎やカポジ肉腫、悪性リンパ腫、皮膚がんなどの悪性腫瘍、サイトメガロウイルスによる身体の異常など、生命に危険が及ぶ症状を呈してくる。また、HIV感染細胞が中枢神経系組織へ浸潤し、脳の神経細胞が冒されるとHIV脳症と呼ばれ、精神障害や認知症、記憶喪失を引き起こすこともある。
通常、感染したと認められてから長期間経過したあとに、以下の23の疾患(AIDS指標疾患という)のいずれかを発症した場合にAIDS発症と判断される。
A.真菌症 1.カンジダ症(食道、気管、気管支、肺) 2.クリプトコッカス症(肺以外) 3.コクシジオイデス症 (1)全身に播種したもの (2)肺、頚部、肺門リンパ節以外の部位に起こったもの 4.ヒストプラズマ症 (1)全身に播種したもの (2)肺、頚部、肺門リンパ節以外の部位に起こったもの 5.ニューモシスティス肺炎(P. jiroveci)
B.原虫症 6.トキソプラズマ脳症(生後1か月以後) 7.クリプトスポリジウム症(1か月以上続く下痢を伴ったもの) 8.イソスポラ症(1か月以上続く下痢を伴ったもの)
C.細菌感染症 9.化膿性細菌感染症(13歳未満で、ヘモフィルス、連鎖球菌等の化膿性細菌により以下のいずれかが2年以内に、2つ以上多発あるいは繰り返して起こったもの) (1)敗血症 (2)肺炎 (3)髄膜炎 (4)骨関節炎 (5)中耳・皮膚粘膜以外の部位や深在臓器の膿瘍 10.サルモネラ菌血症(再発を繰り返すもので、チフス菌によるものを除く) 11.活動性結核(肺結核又は肺外結核)(※) 12.非結核性抗酸菌症 (1)全身に播種したもの (2)肺、皮膚、頚部、肺門リンパ節以外の部位に起こったもの
D.ウイルス感染症 13.サイトメガロウイルス感染症(生後1か月以後で、肝、脾、リンパ節以外) 14.単純ヘルペスウイルス感染症 (1)1か月以上持続する粘膜、皮膚の潰瘍を呈するもの (2)生後1か月以後で気管支炎、肺炎、食道炎を併発するもの 15.進行性多巣性白質脳症
E.腫瘍 16.カポジ肉腫 17.原発性脳リンパ腫 18.非ホジキンリンパ腫 19.浸潤性子宮頚癌(※)
F.その他 20.反復性肺炎 21.リンパ性間質性肺炎/肺リンパ過形成:LIP/PLH complex(13歳未満) 22.HIV脳症(認知症又は亜急性脳炎) 23.HIV消耗性症候群(全身衰弱又はスリム病)
(※);HIVによる免疫不全を示唆する所見がみられる者に限る。
—厚生労働省,感染症法に基づく医師の届出のお願い[6]
感染経路
 |
この節は検証可能な参考文献や出典が全く示されていないか、不十分です。 (2017年1月)
|
HIVの初期症状は、発熱、リンパ節の腫れ、咽喉の痛み、だるさ、口内炎、発疹、慢性的な下痢、筋肉痛などであり、風邪やインフルエンザの症状と全く変わらず、症状から感染を判断することは難しい。また、潜伏期間が10年と長く感染に気付きにくい。よって、下記の感染の可能性のある行為の経験がある場合は、早めに保健所などでの検査を受けることが重要となる。
HIVは通常の環境では非常に弱いウイルスであり、一般に普通の社会生活をしている分には感染者と暮らしたとしてもまず感染することはない。一般に感染源となりうるだけのウイルスの濃度をもっている体液は血液、精液、膣分泌液、母乳が挙げられる。一般に感染しやすい部位としては粘膜(腸粘膜、膣粘膜、口腔粘膜など)、切創や刺創などの血管に達するような深い傷などがあり、通常の傷のない皮膚からは侵入することはない。そのため、主な感染経路は以下の3つに限られている。
性的感染
性行為による感染では、性分泌液に接触することが最大の原因である。通常の性行為では、女性は精液が膣粘膜に直接接触し血液中にHIVが侵入することで感染する。男性は性交によって亀頭に目に見えない細かい傷ができ、そこに膣分泌液が直接接触し血液中にHIVが侵入する事で感染する。そのため、性交でなくても性器同士を擦り合わせるような行為でもHIV感染が起こる恐れがある。また肛門性交では腸粘膜に精液が接触しそこから感染するとされている。腸の粘膜は一層であるため薄く、HIVが侵入しやすいため、膣性交よりも感染リスクが高い。コンドームの着用がHIVの性的感染の予防措置として有効である。ただし使用中に破れたり、劣化したものを気付かずに使用する場合があるため、完全に感染を防ぐことができるとはいえない。コンドームの使用に際しては、信頼できる製品を使用期限内に正しい用法で用いることが推奨される。また割礼によって感染リスクが低減するという研究結果が複数ある。傷つきやすく、免疫関連細胞の多い包皮を切除することで、HIVの侵入・感染が抑えられるためだと考えられている。なお口腔で性器を愛撫する場合も、口腔内に歯磨きなどで微小な傷が生じていることが多く、そこに性分泌液が接触することで、血液中にウイルスが侵入するおそれがある。
血液感染
感染者の血液が、傷、輸血、麻薬の回し打ちなどによって、血液中に侵入することで感染が成立する。特に麻薬・覚醒剤中毒者間の注射器・注射針の使い回しは感染率が際立って高い。以前は輸血や血液製剤からの感染があったが、現在では全ての血液が事前にHIV感染の有無を検査され、感染のリスクは非常に低くなっている。医療現場においては、針刺し事故などの医療事故による感染が懸念され、十分な注意が必要である。
母子感染
母子感染の経路としては3つの経路がある。出産時の産道感染、母乳の授乳による感染、妊娠中に胎児が感染する経路である。産道感染は子供が産まれてくる際、産道出血による血液を子供が浴びることで起こる。感染を避ける方法として、帝王切開を行い母親の血液を付着させない方法があり、効果を上げている。母乳による感染が報告されており、HIVに感染した母親の母乳を与えることは危険とされている。この場合は子供に粉ミルクを与えることによって、感染を回避することができる。胎内感染は、胎盤を通じ子宮内で子供がHIVに感染することで起こる。物理的な遮断ができないため、感染を回避することが難しい。感染を避ける方法として、妊娠中に母親がARTにより血中のウイルス量を下げ、子供に感染する確率を減らす方法がとられている。
HIV感染予防薬
2018年現在、HIV感染を予防する方法・薬剤が存在する。一つは、医療従事者などが「針刺し事故」で感染の危険がある場合に、事後的に薬剤を投与する「曝露後予防内服(Post Exposure Prophylaxis、PEP)」であり、もう一つは、HIV感染リスクの高い業務に従事していたり(たとえば、コンドームを使用しないで性的サービスを行うソープランド従業員)、コンドームを用いないで不特定多数と性行為を行うライフスタイルを営む者に対して事前に薬剤を投与しておく「曝露前予防内服(Pre Exposure Prophylaxis、PrEP)」である[7]。
曝露前予防内服(PrEP)は、ゲイやバイセクシュアルの男性において高い予防効果と安全性が報告されており、怠薬なく毎日の服用を続けることができれば、90パーセント以上の予防効果があると考えられている[8]。
なお、曝露前予防内服(PrEP)も曝露後予防内服(PEP)も「ツルバダ(Truvada)」という商品名の抗HIV薬(テノホビル・エムトリシタビン合剤薬剤)を1日1回内服する方法が用いられる[9][10]。
病原体


HIVはHIV感染症ないしAIDSとして知られる連続性を持つ疾患の病原体である。このウイルスはレトロウイルスの一種で、感染時にはまずCD4陽性細胞、マクロファージ、樹状細胞といったヒトの免疫系に携わる細胞に感染する。そして、直接的にも間接的にもCD4陽性細胞を破壊する[11]。
HIVはレトロウイルス科[12]レンチウイルス属[13]の一員である。レンチウイルスは形態学的にも生物学的にも多数の共通点を持つ。レンチウイルスは多くの哺乳類に感染しており、長期の潜伏期(incubation period)を伴う長く続く疾患の原因となる[14]。レンチウイルスはエンベロープを持つ、一本鎖のプラス鎖RNAウイルスである。標的細胞への侵入に際し、ウイルス粒子にゲノムと共に細胞内へ輸送される逆転写酵素によってウイルスRNAゲノムは二重鎖のDNAへと変換(逆転写)される。ウイルスDNAはさらに宿主の核内へ運ばれ、ウイルスのインテグラーゼと宿主の共因子の働きによって宿主DNAに取り込まれる[15]。宿主DNAに取り込まれたウイルスは潜伏状態(latent)となり、ウイルスとその宿主細胞が免疫系に検知されるのを避ける[16]。代わりにウイルスは転写を受けて新たなRNAゲノムとウイルスタンパク質を産生し、組み立てられたウイルス粒子が細胞外へ放出されて新たな増殖環を開始する[17]。
HIVはCD4陽性細胞間を2つの方法で拡散することが知られる。1つが細胞フリーな拡散法で、もう1つが細胞 - 細胞拡散法であり、HIVはハイブリッドな拡散法を利用する[18]。細胞フリーな拡散においてはウイルス粒子が感染細胞T細胞から出芽し、血液や細胞外液へ進出、遭遇したほかのT細胞へ感染する[18]。HIVはまた細胞から細胞へ、細胞 - 細胞拡散によっても広がっていく[19][20]。ハイブリッドなHIVの拡散機構は抗レトロウイルス療法時におけるウイルスの増殖進行を可能にする[18][21]。
HIVには2つの型が知られる。HIV-1とHIV-2である。HIV-1は最初に発見された(そして当初はLAV、もしくはHILV-IIIとも呼ばれた)ウイルスである。HIV-1はより病原性(virulence)と感染性が高く[22]、世界的に見てHIV感染症の主要な病原体となっている。HIV-1と比べたHIV-2の感染性の低さは、HIV-2の曝露時に感染が成立する確率が低いことを暗示する。相対的な感染能力の低さゆえ、HIV-2はほとんど西アフリカに限って存在している[23]。
診断
厚生労働省は、HIV感染症であり、かつ、指標疾患(Indicator Disease)の1つ以上が明らかに認められる場合にAIDSと診断し、感染症法に基づく届出が必要、としている[6]。
HIV感染症検査

HIV感染症の診断では、血液中に抗体を有することを検査する。日本での検査方法は、日本エイズ学会による「HIV-1/2 感染症の診断ガイドライン」が広く用いられている。
検査機関
HIVに感染しているかどうかの検査は居住地に関係なく全国の保健所で匿名・無料で受けることができる[24]。都市部の保健所では、夜間や休日にも検査を行っているところがあり、仕事や学業に影響を与えず検査できる体制を整えつつある。また、医療機関でも実費負担で検査を受けられるところがある。
結果はおよそ1週間ほどで判明するが、近年は30分以内で判明する即日検査も普及し始めている。通常は抗体スクリーニング検査が行われるが、より感度が高くウインドウ期間の短いNAT検査(詳細は後述)を実施している保健所や医療機関もある。
種類
- 血清抗体検査
- PA法(粒子凝集法)
- ELISA法(酵素抗体法)
- CLEIA法(化学発光酵素免疫法)
- IC法(免疫クロマトグラフィー法)
- IFA法(間接蛍光抗体法)
- Western Blot法
- 血清抗原検査
- 抗原抗体法(HIV-1 p24抗原検査)
- 核酸増幅検査
- HIV-1 PCR法(リアルタイムPCR法:RT-PCR法)
- HIV-1 proviral DNA法
- NAT(Nucleic acid Amplification Test)
方法
血液を採取して以下の検査が行われる。
- スクリーニング(通常の抗体検査)
- 一般にスクリーニング用検査キットとしてさまざまなものが市販されているが、ELISA法またはPA法によるHIV-1抗体・HIV-2抗体・HIV-1 p24抗原が同時測定が可能な第4世代キットが広く用いられるようになってきている。
- 検査時期としては、「感染の機会があってから3か月(検査機関により異なる)以上経過したあと」での検査が推奨される。これはHIVの感染初期においては抗体が十分に作られず、血液検査では検出できない期間があるためであり、この期間は「ウインドウ期間(ウインドウピリオド・空白期間)」と呼ばれている。ウインドウ期間には個人差があり、スクリーニングでの検出が可能なほど血中の抗体が十分に増加するまでに通常1 - 3か月かかるとされている[25]。この間に検査を行った場合、HIVに感染していても陰性(感染なし)と判断されてしまうため、ウインドウ期間が最大の場合を考慮し3か月以上としている。
- NAT検査(核酸増幅検査)
- ウイルスの遺伝子である核酸を検知できるほどに複製する方法で、通常のスクリーニング検査と比較してウインドウ期間の短縮が可能である[26]。一部の検査機関では抗体検査と同時に実施されており、「感染の機会があってから2か月以上経過したあと」で信頼できる結果が得られる。後述する献血においても実施されている。
- 確定診断
- 上記検査にて陽性となった場合、「Western Blot法によるHIV-1抗体・HIV-2抗体検査」と「HIV-1 PCR法検査」を施行し診断していく。一般的なスクリーニング検査では約0.3パーセント、即日検査では約1パーセントの確率で、HIVに感染していないにもかかわらず陽性結果となる偽陽性が発生する[27]ため、確定診断は重要である。
- 感染後経過
- HIV-1 PCR法によるウイルス量測定と、フローサイトメトリー法によるCD4陽性細胞数検査が行われる。CD4数は現在の病態を反映する数値である。正常ならば800 - 1200個/µLであるが、HIVに感染すると徐々に低下していく。500個/µL程度では帯状疱疹、結核、カポジ肉腫、非ホジキンリンパ腫、200個/µL程度ではニューモシスチス肺炎、トキソプラズマ脳症、100個/µLではクリプトコッカス髄膜炎、50個/µLではサイトメガロウイルス、非定型抗酸菌症を起こしやすいとされている。
献血における検査
献血で採取された血液からHIVやその他のウイルスの感染の有無を調べるため、日本赤十字社による献血では現在、抗体検査やNAT検査が行われている。
- 検査目的の献血について
- 献血においては安全性の面から上述の検査を行っているが、「検査目的の献血」を防ぐことから、HIVの感染においては陽性であってもその結果は献血者本人に知らせることはない。日本赤十字社では感染リスク後の献血は遠慮を願うとしており、HIV検査をする場合は保健所などで行うようにとしている[28]。
- 献血で行われる検査の詳細
- NAT検査では、感染初期の体内でウイルスが増加するウイルス血症に陥ってから(感染直後 - 1か月ほどと個人差がある)、平均11日( - 22日)以降に検出可能であり、通常の抗体検査ではNAT検査より時間がかかり平均22日以降[25](感染後4日 - 41日の間に抗体の陽性化が起きるケースは95パーセントである[29])で検出が可能となる。NATで検出ができない期間を「NATウインドウ期間」、抗体による検査で検出ができない期間を「血清学的ウインドウ期間」という。そのため、ウイルス血症の発生時期やウインドウ期間に個人差があることなども考慮して感染が疑われる機会があった場合は、それから最低でも2か月以上経過したあとに保健所などで抗体検査を行ってから献血を行うことが望まれる。
- 現在、NATは試薬が大変高価で検査費用が高いこと、完全自動化されておらず一度に大量の検査ができないため、20検体を1つにプールしてNATを実施し(ミニプールNATと呼ばれている)、あるプール検体が陽性となった場合はプールされている20検体に対し、個別に再検査を実施し(個別NATと呼ばれている)、陽性の検体を特定して、その検体に対応する血液のみを輸血に使用しないという方法をとっている。
指標疾患(Indicator Disease)
治療
抗HIV薬について、基本的に多剤併用による抗レトロウイルス療法(Anti-Retroviral Therapy(ART)。2007年まではHighly Active Anti-Retroviral Therapy(HAART療法)とも呼ばれた)にて治療が行われる。ただし完治・治癒に至ることは現在でも困難であるため、抗ウイルス薬治療は開始すれば一生継続する必要がある。
一方、患者の平均余命は新薬の開発などにより改善されている。ブリストル大学の研究チームによると、2008年以降の早期にARTを始めた20歳患者の平均余命は78歳であり、非感染者とほぼ同水準まで延長されていた[30]。
また、ARTは2000年初頭までは1年間に1万ドル以上が必要であったが、インドやタイ、ブラジルなどで安価なジェネリック薬が生産されるようになり、さらに世界最大のエイズ患者を抱える南アフリカ共和国がこうした薬を輸入できるよう定めた改正薬事法を1997年に施行し、これに対し提訴した製薬会社が2001年に和解に応じたことでエイズ治療薬価格が大幅に低下した。2001年末にはARTに必要な薬価は年間350ドルに低下し、エイズ治療は貧困層にも手の届くものとなった[31]。
ガイドライン
一般に、アメリカ合衆国保健福祉省(US DHHS)の治療ガイドラインが世界的に広く用いられている。おもなガイドラインには以下が存在する(ほぼ、毎年のように改訂[3])。
- US DHHS Guidelines:アメリカ合衆国保健福祉省(US DHHS)による 成人・妊婦・小児と別れて存在する
- Guidelines for the Use of Antiretroviral Agents in HIV-1-Infected Adults and Adolescents-1-Infected
- Recommendations for Use of Antiretroviral Drugs in Pregnant HIV-1-Infected Women for Maternal Health and Interventions to Reduce Perinatal HIV Transmission
- Guidelines for the Use of Antiretroviral Agents in Pediatric HIV Infection
- Guidelines for Prevention and Treatment of Opportunistic Infections in HIV-Infected Adults and Adolescents
- Guidelines for Prevention and Treatment of Opportunistic Infections in Children Guidelines
- HIV感染症「治療の手引き」:日本のHIV感染症治療委員会による
- Antiretroviral Treatment of Adult HIV Infection:英国HIV学会(BHIVA)による
- Antiretroviral Treatment of Adult HIV Infection:アメリカ国際エイズ学会(International AIDS Society–USA)による
- HIV GUIDE:ジョンズ・ホプキンズ大学エイズサービス(Johns Hopkins AIDS Service)による
治療開始
アメリカ合衆国保健福祉省(US DHHS)の治療ガイドラインでは以下とされている。
- AIDS発症またはCD4値<350個/mm3未満の患者では抗ウイルス薬の治療を開始するべき
- 妊婦・HIV関連腎症・HBV重複感染ではCD4値にかかわらず抗ウイルス薬の治療を開始するべき
- CD4値が350 - 500個/mm3の患者では抗ウイルス薬の治療開始を推奨する
- CD4値>500個/mm3の患者では抗ウイルス薬の治療開始が好ましいか、任意で行う
- ※US DHHS Adult and Adolescent Guidelinesによる
日本の最新のガイドラインでは、すべてのHIV感染患者に対して抗HIV薬の開始が推奨されるようになっていて、特に、
- AIDS発症
- HIV感染が原因で腎臓の機能が著しく低下している
- HIVに感染している妊婦
- B型肝炎ウイルスやC型肝炎ウイルスにも感染している
場合には、早期の治療開始がより強く推奨されている[32]。ただし、CD4数が500/µLより多いと身体障害者手帳を取得できない場合があり、医療費助成制度を使えない可能性もあるので、事前に十分に確認する必要がある[32]。
治療薬
現在、以下のような種類のHIVに対する抗ウイルス薬が存在する。
治療方法
基本的に、世界的に広く感染している「HIV-1」に対する治療についておもに記述する。「HIV-2」に関しては同じような治療であるが、NNRTIは効果が薄いなどの違いがある。
「アメリカ合衆国保健福祉省(US DHHS)の治療ガイドライン」における推奨レジメンは以下の通りである。
| 推奨レジメン(Preferred Regimens) | |
|---|---|
| NNRTIを基本としたレジメン | EFV/TDF/FTC1 |
| PIを基本としたレジメン | ATV/r+TDF/FTC1 DRV/r+TDF/FTC1 |
| INSTIを基本としたレジメン | RAL+TDF/FTC1 |
| 妊婦に対するレジメン | LPV/r+ZDV/3TC1 |
| 代替レジメン(Alternative Regimens) | |
| NNRTIを基本としたレジメン | EFV+(ABC or ZDV)/3TC1 NVP+ZDV/3TC1 |
| PIを基本としたレジメン | ATV/r+(ABC or ZDV)/3TC1 FPV/r+[(ABC or ZDV)/3TC1] or TDF/FTC1 LPV/r+[(ABC or ZDV)/3TC1] or TDF/FTC1 SQV/r + TDF/FTC1 |
| 許容レジメン(Acceptable Regimens) | |
| NNRTIを基本としたレジメン | EFV+ddI+(3TC or FTC) |
| PIを基本としたレジメン | ATV+(ABC or ZDV)/3TC1 |
| 許容されるがデータが必要なレジメン (Regimens that may be acceptable but more definitive data are needed) |
|
| CCR5拮抗薬を基本としたレジメン | EFV+ddI+(3TC or FTC) |
| INSTIを基本としたレジメン | RAL+(ABC or ZDV)/3TC1 |
| 注意して使用するレジメン(Regimens to be Used with Caution) | |
| NNRTIを基本としたレジメン | NVP+ABC/3TC1 NVP+TDF/FTC1 |
| PIを基本としたレジメン | FPV+[(ABC or ZDV)/3TC1 or TDF/FTC1] |
日本の「HIV感染症治療委員会」による「HIV感染症『治療の手引き』」(第27版)[33]における推奨レジメンは以下の通りである。キードラッグ1剤(基本的にINSTI、状況に応じてNNRTIやPIも)とバックボーンドラッグ(主に2NRTI(合剤)、一部NRTI単剤)から1つずつ選択し併用する。複数の抗HIV薬を含む合剤が多く販売されており、実際に服用するのは配合剤一錠のみでよい組み合わせも多い。
またTAF/FTC(デシコビ配合錠)にはTAFの含有量が低用量(L)のものと高用量(H)のものがあるが、Lが選択されるのはCOBIやRTVといったboosterを含む一部の組み合わせの場合に限られており、通常は多くの組み合わせでHが選択される。
| 推奨される状況 | キードラッグ | バックボーンドラッグ | 商品名 | 備考 | |
|---|---|---|---|---|---|
| 大部分の患者で推奨 | INSTIベース | BIC | /TAF(H)/FTC | ビクタルビ配合錠 | |
| DTG | /ABC/3TC※ | トリーメク配合錠 | ※ HLA-B*5701陰性の場合 | ||
| TAF(H)/FTC | テビケイ+デシコビ配合錠HT | ||||
| /3TC※※ | ドウベイト配合錠 | ※※ HIV RNA量<500,000コピー/mLおよびHBVの合併がなく3TC耐性のない場合 | |||
| 臨床状況に応じて推奨 | RAL | TAF(H)/FTC | アイセントレス+デシコビ配合錠HT | ||
| PIベース | DRV/COBI | /TAF(L)/FTC | シムツーザ配合錠 | ||
| NNRTIベース | DOR | TAF(H)/FTC | ビフェルトロ+デシコビ配合錠HT | ||
| RPV※※※ | /TAF(H)/FTC | オデフシィ配合錠 | ※※※ HIV RNA量<100,000コピー/mLおよびCD4陽性リンパ球数>200/mm3の場合 | ||
免疫機能障害ということで都道府県に申請することにより身体障害者手帳が交付される。
免疫不全の患者は、感染量に比べると炎症は実は軽度であり、日和見感染症治療中にARTを開始すると免疫が賦活化することによって、日和見感染症が悪化することがある。これを「免疫再構築症候群(IRIS、アイリス)」と呼ぶ。この危険を避けるため、ARTは日和見感染症治療後に開始することとなる。
ARTは、安定期まで持っていくことができれば、ほとんどAIDSで死亡することはなくなった[3]。ガイドラインで用いられているデータも、10年生存率まで記載されており、おそらく平均余命まで行くであろうというのが、大方の予想である(HIVの発見が1981年ということを考えると、ここまでデータがあれば十分である)。[要出典]また、前述のように2017年に公表された欧州と北米の調査の分析結果では、2008年以降に20歳でウイルス量が少ないうちにARTを開始した場合の平均余命は非感染者とほぼ同水準だった[30]。
現在のHIV療法である多剤併用療法は決して根治的な療法ではなく、血中のウイルス量が検出限界以下となっても、依然としてリンパ節や中枢神経系などにウイルスが駆逐されずに残存(Latent Reservoir)していることが知られており[3]、服薬を中止するとただちにウイルスのリバウンドが起こるなどの問題がある。基本的にARTは、一生継続しなければならない。
有名な副作用としては、開始直後から出現し徐々に軽快する胃腸障害や精神障害、開始後1 - 3週で一過性に生じる皮疹、開始後1か月以上経過してから生じ、持続する高脂血症、リポアトロフィー(脂肪分布の変化)、糖代謝異常(高脂血症と併せて年間30パーセントリスクで虚血性心疾患のリスクが高まる[3]、かつ、PIとNNRTIはスタチン系と併用禁忌)、末梢神経障害、まれだが重篤な乳酸アシドーシス(NRTIにてミトコンドリアDNA合成を阻害するため)などが知られている。
予後

|
データなし
10年以下
10年から25年
25年から50年
50年から100年
100年から500年
500年から1,000年
|
1,000年から2,500年
2,500年から5,000年
5,000年から7,500年
7,500年から10,000年
10,000年から50,000年
50,000年以上
|
世界的にAIDSは急性経過をとって致死に至るより、むしろ慢性化する感染症である[34]。予後には個人差があり、CD4陽性細胞数とウイルス量の測定が経過の予測に有用である[35]。無治療の場合、HIVの亜型によってHIV感染後の平均生存期間は9年から11年と見積もられる[36]。さらにAIDSと診断されてなお治療がなされない場合、生存期間は6か月から19か月の間となる[37][38]。ARTと適切な日和見感染症の予防が行われると死亡率は最大80パーセント減少し、余命は新規に診断された若い成人で20年から50年に延長される[34][39][40]。この数値は健常者の余命と比べても3分の2[39]からほぼ同等の水準である[41][42]。治療開始が遅れると予後はそれほどよくない[41]。たとえばAIDSの診断後に治療を開始すると、余命は最大で10年から40年となる[41][34]。HIVの感染とともに産まれた新生児に関しては、無治療の場合その半分が2歳までに死亡する[43]。
AIDSの直接的な死因は日和見感染症やがんであり、いずれも多くの場合、進行性の免疫不全の結果として生じる[44][45]。がんのリスクはCD4陽性細胞数が500 /µLを下回ると増加するようである[41]。臨床症状の進行速度は個人差が大きく、患者の感受性や免疫機能[46]、保健施設の利用度、共感染の有無[37][47]、特定のウイルス株への感染といった要素に影響を受けることが示されている[48][49]。
結核の共感染はAIDS患者における病態進行と死の主要な原因の一つで、HIV感染者の3分の1が結核で死に、25パーセントのHIV関連死の原因となっている[50]。またHIV自体も結核のもっとも重要な危険因子の一つである[51]。C型肝炎も一般的な共感染症であり、HIVとC型肝炎ウイルスは互いの増悪因子である[52]。AIDS関連のがんでもっとも一般的なのはカポジ肉腫と非ホジキンリンパ腫である[45]。
抗レトロウイルス療法を行っても、HIV感染者は長期的に神経認知障害[53]、骨粗鬆症[54]、神経病[55]、がん[56][57]、腎臓疾患[58]、および心血管疾患など[59]を経験する可能性がある。場合によっては、リポジストロフィーがHIVとその治療によって引き起こされることがある[59]。
疫学
世界
2022年末現在、世界のHIV陽性者数は3,900万人、新規HIV感染者数は年間130万人、エイズによる死亡者数は年間63万人となっている[60][61]。

|
アフリカ
サハラ以南のアフリカには全世界の65パーセント近くのHIV陽性者がいるといわれる[62]。2022年末においては全世界のHIV陽性者数は3,900万人のうち、アフリカ(東部、西部、南部、中央アフリカ)が2,560万人を占める[60][61]。同年のHIV新規感染者は全世界で130万人、うちアフリカが66万人である[60][61]。同年のエイズ死亡者は全世界で63万人で、うちアフリカは38万人である[60][61]。
このうち中東圏に属する北アフリカではAIDS患者がほとんどいないため、この数値のほとんどはブラックアフリカにおける数値である。中でも患者数が多いのは南部アフリカであり、南アフリカ共和国、ナミビア、ボツワナ、スワジランド、レソト、ジンバブエ、ザンビアの7か国では人口の15パーセント以上が感染している。もっとも人口に対する感染率が高いのはボツワナであり、2001年末においては成人人口の38.8パーセントがHIVに感染している[要出典]。この影響により、上図のように南部アフリカ諸国においては1990年代以降AIDSによる死者の急増によって平均寿命が低下し、ボツワナは20歳以上平均寿命が短縮した。
1986年にはウガンダが感染率5パーセントを超えていたものの、それ以外に感染率5パーセントを超えるような国はなく、感染者数の多い国もほぼアフリカ中部に限られていた。しかしその後、感染者数は増加の一途をたどり、南部アフリカに向かって徐々にパンデミックは広がっていった。1991年にはウガンダ、ザンビア、ジンバブエで感染率が20パーセントを超え、1996年にはボツワナ、スワジランド、レソトで20パーセントを超え、2001年には上記の状況となったように、感染は急速に拡大していった。
アフリカにおける感染拡大は、他地域と異なり異性間の性行為によるものが圧倒的に多い。これは性的な寛容さや女性の地位の低さなどによると考えられている[63]。同様の理由で、他地域とは異なりアフリカのエイズ患者は女性の方が男性よりも多くなっている。また、AIDSに対する知識の低さや迷信、貧困や戦争による影響も感染拡大の一因とされている。現在では治療薬によって病状を食い止めることは可能になっているものの、アフリカの多くの国においては貧困のためそれらの治療薬を入手することができない患者が多い。AIDSによる死者は働き盛りの男女が多いため、死亡率が急速に上昇した国々においては労働人口の減少を招き、経済に悪影響を招いている。さらに、親がエイズによって死亡した子供たちは孤児となり、エイズ孤児と呼ばれる社会問題となっている。エイズにかかっている親がミルクを購入できず母乳で幼児を育てざるを得ないため、母乳による母子感染の率も非常に高い。この母子感染による乳児死亡率の激増も、ブラックアフリカ諸国における平均寿命低下の大きな一因となっている。
このエイズ禍に対して、アフリカ諸国の政府の多くは有効な手を打つことができなかった。アフリカ諸国の多くは統治力が弱く保健衛生の制度もあまり整っていなかったうえ、パンデミック初期においてはエイズ治療薬の価格が非常に高く、増え続ける患者に行きわたるだけの治療薬を入手することが不可能だったためである。こうした中で、もっとも早くエイズ対策に取り組んだのはウガンダである。ウガンダは世界で初めてHIVのパンデミックが起こった国家であるが、その後政府はエイズ予防のためのさまざまな政策を実施し、こうしたプログラムが功を奏して感染率は減少した[64]。また、ボツワナのように患者に対するケアの体制を整えられた国も存在する[65]。ボツワナは2001年末においては成人人口の38.8パーセントがHIVに感染しており、世界でもっともHIV感染率の高い国であったが、同年からボツワナ政府はエイズに対する強力な対抗プログラムを実施し始めた。2001年からはアフリカではじめてエイズ治療が公的資金によって行われるようになり、2003年には一般の健康診断にエイズ検査が盛り込まれるようになるなど、早期発見および治療に重点が置かれた。またこれと並行し、エイズ予防の啓発プログラムも強力に推進された。こうした政策によってボツワナのエイズ死亡率は減少し、感染率も2008年には23.9パーセントにまで減少した[66]。また、2001年にエイズ治療薬の薬価が急激に低下したこともあり、このころからアフリカ各国においてエイズ対策が本格化し始め、新規感染者は徐々に減少の方向に向かい始め、一度は急減した平均寿命もこれにともない回復の傾向を見せている。しかし一度感染したエイズ患者は完治することはないため、HIV感染者の総数はそれほど減っておらず、依然として相対的に高い感染率となっている。
日本
1985年、初めてAIDSを発症した女性患者が兵庫県神戸市で確認。当初、女性は売春していたとしてセンセーショナルに報道されたためパニック状態となったが、後に遺族が起こした裁判で売春の事実は確認されなかったことが明らかになっている[67]。1989年2月17日、「後天性免疫不全症候群の予防に関する法律」が施行。当初は大半が凝固因子製剤による感染症例(薬害エイズ事件)だった。
2022年の新規HIV感染者報告数・新規AIDS患者報告数は、前年の報告数より減少しており、6年連続での減少となった[68]。 日本人患者・感染者の現状は、同性間性的接触による感染が多く、ついで異性間性行為による感染が続いている。静注薬物乱用や母子感染によるものは少ない[69]。
歴史
HIVの起源はカメルーンのチンパンジーという説が有力であり[70]、そこから人に感染して世界中に広まっていったと考えられている。1950年代から疑わしい症例が散見され、中部アフリカ一帯で「やせ病(slimming disease)」という疾患群として報告されていた。1968年にはアメリカで当時15歳の少年ロバート・ウェイフォードが重篤な日和見感染を併発した発疹を発症し1年後に亡くなったが、当初未知の性感染症が疑われたものの後の調査でエイズに感染したことが判明している。
エイズと正式に認定できる初めての例は、1981年にアメリカのロサンゼルスに住む同性愛男性(ゲイ)の症例報告であり、その後のわずか10年程度で感染者は世界中に100万人にまで広がっていった。当初、アメリカでエイズが広がり始めたころ、原因不明の死の病に対する恐怖感に加えて、感染者にゲイや麻薬の常習者が多かったことから、感染者に対して社会的な偏見が持たれたことがあった。現在は病原体としてHIVが同定され、異性間性行為による感染や出産時の母子感染も起こり得ることが知られるようになり、広く一般的な問題として受け止められている[71]。
出典
- ^ Global health estimates: Leading causes of DALYs (Excel) (Report). 世界保健機関. 2024年7月. Download the data > GLOBAL AND BY REGION > DALY estimates, 2000–2021 > WHO regions >Top20. 2025年6月22日閲覧.
- ^ “ストップエイズ!今は「不治の特別な病」ではなく、コントロール可能な病気です。まずは早めに「HIV検査」を”. 政府広報オンライン. 2013年5月31日閲覧。
- ^ a b c d e f 照屋勝治「HIV治療の最前線」『日本内科学会雑誌』Vol.102 (2013) No.12 p.3244-3252, doi:10.2169/naika.102.3244
- ^ “HIVとAIDSについて”. 北海道大学病院HIV診療支援センターHIV相談室 (2019年). 2019年9月17日閲覧。
- ^ a b エイズ「死の病」脱し完治へ研究/HIV感染 薬生涯のみ続け発症おさえる/ウイルス消すワクチン 5年以内に治験構想『朝日新聞』朝刊2021年12月22日(医療面)2021年12月24日閲覧
- ^ a b 9.後天性免疫不全症候群 厚生労働省
- ^ 国立国際医療研究センター エイズ治療・研究開発センター 水島大輔「PrEPの基礎知識」
- ^ 『ランセット』(Volume 387, Issue 10013, 2–8 January 2016, Pages 53-60) 「Pre-exposure prophylaxis to prevent the acquisition of HIV-1 infection (PROUD): effectiveness results from the pilot phase of a pragmatic open-label randomised trial」
- ^ Huffington Post(2015年12月02日)「欧米で話題の"PrEP"って何?HIV感染しなくなるって本当?」
- ^ BuzzFeed Japan Medical(2017年11月17日)「世界で広がる新しいHIV感染予防策「PrEP(プレップ)」日本でも議論へ」
- ^ “Mechanisms of CD4+ T lymphocyte cell death in human immunodeficiency virus infection and AIDS”. J. Gen. Virol. 84 (7): 1649–1661. (2003). doi:10.1099/vir.0.19110-0. PMID 12810858.
- ^ International Committee on Taxonomy of Viruses (2002年). “61. Retroviridae”. National Institutes of Health. 2006年6月29日時点のオリジナルよりアーカイブ。2012年6月25日閲覧。
- ^ International Committee on Taxonomy of Viruses (2002年). “61.0.6. Lentivirus”. National Institutes of Health. 2006年4月18日時点のオリジナルよりアーカイブ。2012年6月25日閲覧。
- ^ Lévy, J. A. (1993). “HIV pathogenesis and long-term survival”. AIDS 7 (11): 1401–10. doi:10.1097/00002030-199311000-00001. PMID 8280406.
- ^ Smith, Johanna A.; Daniel, René (Division of Infectious Diseases, Center for Human Virology, Thomas Jefferson University, Philadelphia) (2006). “Following the path of the virus: the exploitation of host DNA repair mechanisms by retroviruses”. ACS Chem Biol 1 (4): 217–26. doi:10.1021/cb600131q. PMID 17163676.
- ^ Martínez, edited by Miguel Angel (2010). RNA interference and viruses : current innovations and future trends. Norfolk: Caister Academic Press. p. 73. ISBN 978-1-904455-56-1
- ^ Gerald B. Pier, ed (2004). Immunology, infection, and immunity. Washington, D.C.: ASM Press. p. 550. ISBN 978-1-55581-246-1
- ^ a b c “Hybrid Spreading Mechanisms and T Cell Activation Shape the Dynamics of HIV-1 Infection”. PLOS Computational Biology 11 (4): e1004179. (2015). doi:10.1371/journal.pcbi.1004179. PMID 25837979.
- ^ “HIV-1 cell to cell transfer across an Env-induced, actin-dependent synapse”. Journal of Experimental Medicine 199 (2): 283–293. (2004). doi:10.1084/jem.20030648. PMID 14734528.
- ^ “Avoiding the void: cell-to-cell spread of human viruses”. Nature Reviews Microbiology 6 (11): 815–826. (2008). doi:10.1038/nrmicro1972. PMID 18923409.
- ^ “Cell-to-cell spread of HIV permits ongoing replication despite antiretroviral therapy”. Nature 477 (7362): 95–98. (2011). doi:10.1038/nature10347. PMID 21849975.
- ^ Gilbert, PB et al. (February 28, 2003). “Comparison of HIV-1 and HIV-2 infectivity from a prospective cohort study in Senegal”. Statistics in Medicine 22 (4): 573–593. doi:10.1002/sim.1342. PMID 12590415.
- ^ Reeves, J. D.; Doms, R. W (2002). “Human Immunodeficiency Virus Type 2”. J. Gen. Virol. 83 (Pt 6): 1253–65. doi:10.1099/vir.0.18253-0. PMID 12029140.
- ^ HIV検査・相談マップ
- ^ a b HIV検査まめ知識(HIV検査・相談マップ)
- ^ 核酸増幅試験(社団法人 日本血液製剤協会)
- ^ HIV検査Q&A(HIV検査・相談マップ)
- ^ “寄付・献血・ボランティア|エイズ、肝炎などのウイルス保有者、またはそれと疑われる方”. 日本赤十字社. 2011年11月26日時点のオリジナルよりアーカイブ。2013年5月31日閲覧。
- ^ ふたつのウインドウ・ピリオドとは
- ^ a b “HIV感染者の平均余命、今では一般とほぼ変わらず=英研究”. BBC news Japan (BBCワールドジャパン). (2017年5月11日) 2017年5月11日閲覧。
- ^ 「アフリカ経済論」p204-205 北川勝彦・高橋基樹編著 ミネルヴァ書房 2004年11月25日初版第1刷
- ^ a b HIV治療について 北海道大学病院HIV診療支援センターHIV相談室
- ^ “HIV感染症「治療の手引き」”. ViiV Exchange. 2025年3月3日閲覧。
- ^ a b c “Current status of HIV infection: a review for non-HIV-treating physicians”. Int J Dermatol 46 (12): 1219–28. (2007). doi:10.1111/j.1365-4632.2007.03520.x. PMID 18173512.
- ^ Mandell, Bennett, and Dolan (2010). Chapter 118.
- ^ UNAIDS, WHO (2007年12月). “2007 AIDS epidemic update” (PDF). 2008年3月12日閲覧。
- ^ a b “HIV-1 infection in rural Africa: is there a difference in median time to AIDS and survival compared with that in industrialized countries?”. AIDS 16 (4): 597–632. (2002). doi:10.1097/00002030-200203080-00011. PMID 11873003.
- ^ (PDF) Progression and mortality of untreated HIV-positive individuals living in resource-limited settings: update of literature review and evidence synthesis. UNAIDS Obligation HQ/05/422204. (2006). オリジナルのApril 9, 2008時点におけるアーカイブ。 2008年3月19日閲覧。.
- ^ a b Antiretroviral Therapy Cohort Collaboration (2008). “Life expectancy of individuals on combination antiretroviral therapy in high-income countries: a collaborative analysis of 14 cohort studies”. Lancet 372 (9635): 293–9. doi:10.1016/S0140-6736(08)61113-7. PMC 3130543. PMID 18657708.
- ^ Schackman BR, Gebo KA, Walensky RP, Losina E, Muccio T, Sax PE, Weinstein MC, Seage GR 3rd, Moore RD, Freedberg KA. (2006). “The lifetime cost of current HIV care in the United States”. Med Care 44 (11): 990–997. doi:10.1097/01.mlr.0000228021.89490.2a. PMID 17063130.
- ^ a b c d Vogel, M; Schwarze-Zander, C; Wasmuth, JC; Spengler, U; Sauerbruch, T; Rockstroh, JK (July 2010). “The treatment of patients with HIV”. Deutsches Ärzteblatt international 107 (28–29): 507–15; quiz 516. doi:10.3238/arztebl.2010.0507. PMC 2915483. PMID 20703338.
- ^ van Sighem, AI; Gras, LA; Reiss, P; Brinkman, K; de Wolf, F; ATHENA national observational cohort, study (June 19, 2010). “Life expectancy of recently diagnosed asymptomatic HIV-infected patients approaches that of uninfected individuals”. AIDS (London, England) 24 (10): 1527–35. doi:10.1097/QAD.0b013e32833a3946. PMID 20467289.
- ^ UNAIDS 2011 pg. 150–160
- ^ Smith, [edited by] Blaine T. (2008). Concepts in immunology and immunotherapeutics (4th ed.). Bethesda, Md.: American Society of Health-System Pharmacists. p. 143. ISBN 978-1-58528-127-5
- ^ a b Cheung, MC; Pantanowitz, L; Dezube, BJ (Jun–Jul 2005). “AIDS-related malignancies: emerging challenges in the era of highly active antiretroviral therapy”. The oncologist 10 (6): 412–26. doi:10.1634/theoncologist.10-6-412. PMID 15967835.
- ^ “The impact of host genetics on HIV infection and disease progression in the era of highly active antiretroviral therapy”. AIDS 17 (Suppl 4): S51–S60. (2003). doi:10.1097/00002030-200317004-00006. PMID 15080180.
- ^ Lawn SD (2004). “AIDS in Africa: the impact of co-infections on the pathogenesis of HIV-1 infection”. J. Infect. Dis. 48 (1): 1–12. doi:10.1016/j.jinf.2003.09.001. PMID 14667787.
- ^ Campbell GR; Pasquier E; Watkins J et al. (2004). “The glutamine-rich region of the HIV-1 Tat protein is involved in T-cell apoptosis”. J. Biol. Chem. 279 (46): 48197–48204. doi:10.1074/jbc.M406195200. PMID 15331610.
- ^ “The C terminus of HIV-1 Tat modulates the extent of CD178-mediated apoptosis of T cells”. J. Biol. Chem. 280 (46): 38376–39382. (2005). doi:10.1074/jbc.M506630200. PMID 16155003.
- ^ “Tuberculosis”. Fact sheet 104. World Health Organization (2012年3月). 2012年8月29日閲覧。
- ^ World Health Organization (2011年). “Global tuberculosis control 2011”. 2012年9月6日時点のオリジナルよりアーカイブ。2012年8月29日閲覧。
- ^ Pennsylvania, Editors, Raphael Rubin, M.D., Professor of Pathology, David S. Strayer, M.D., Ph.D., Professor of Pathology, Department of Pathology and Cell Biology, Jefferson Medical College of Thomas Jefferson University Philadelphia, Pennsylvania ; Founder and Consulting Editor, Emanuel Rubin, M.D., Gonzalo Aponte Distinguished Professor of Pathology, Chairman Emeritus of the Department of Pathology and Cell Biology, Jefferson Medical College of Thomas Jefferson University, Philadelphia, (2011). Rubin's pathology : clinicopathologic foundations of medicine (Sixth ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 154. ISBN 978-1-60547-968-2
- ^ Woods, S.; Moore, D.; Weber, E.; Grant, I. (2009). “Cognitive neuropsychology of HIV-associated neurocognitive disorders”. Neuropsychology review 19 (2): 152–168. doi:10.1007/s11065-009-9102-5. PMC 2690857. PMID 19462243.
- ^ Brown, T.; Qaqish, R. (2006). “Antiretroviral therapy and the prevalence of osteopenia and osteoporosis: a meta-analytic review”. AIDS (London, England) 20 (17): 2165–2174. doi:10.1097/QAD.0b013e32801022eb. PMID 17086056.
- ^ Nicholas, P.K.; Kemppainen, J.K.; Canaval, G.E. et al. (February 2007). “Symptom management and self-care for peripheral neuropathy in HIV/AIDS”. AIDS Care 19 (2): 179–89. doi:10.1080/09540120600971083. PMID 17364396.
- ^ “AIDS-related malignancies”. Nature Reviews Cancer 2 (5): 373–382. (2002). doi:10.1038/nrc797. PMID 12044013.
- ^ “Therapy insight: AIDS-related malignancies – the influence of antiviral therapy on pathogenesis and management”. Nat. Clin. Pract. Oncol. 2 (8): 406–415. (2005). doi:10.1038/ncponc0253. PMID 16130937.
- ^ Post, F. .; Holt, S. . (2009). “Recent developments in HIV and the kidney”. Current opinion in infectious diseases 22 (1): 43–48. doi:10.1097/QCO.0b013e328320ffec. PMID 19106702.
- ^ a b “Prolongation and quality of life for HIV-infected adults treated with highly active antiretroviral therapy (HAART): a balancing act”. J. Antimicrob. Chemother. 61 (3): 469–73. (March 2008). doi:10.1093/jac/dkm499. PMID 18174196.
- ^ a b c d FACT SHEET 2023
- ^ a b c d 「ファクトシート 2023」日本語訳
- ^ AIDS UPDATE 2023」概要版 日本語訳
- ^ 「アフリカ 苦悩する大陸」ロバート・ゲスト著 伊藤真訳 2008年5月15日 東洋経済新報社 p106-107
- ^ 「アフリカ 苦悩する大陸」ロバート・ゲスト著 伊藤真訳 2008年5月15日 東洋経済新報社 p99-110
- ^ 「アフリカ 苦悩する大陸」ロバート・ゲスト著 伊藤真訳 2008年5月15日 東洋経済新報社 p178
- ^ 池谷和信編著 『ボツワナを知るための52章』 明石書店 2012年 280-282ページ
- ^ “いま明かす、35年前の「エイズ・パニック」あの時の日本で起こっていた悲劇”. 週刊現代 (2021年11月30日). 2025年1月8日閲覧。
- ^ 委員長コメント《令和4年 HIV感染者・AIDS患者の年間新規報告数(確定値)》
- ^ 委員長コメント《令和4年 HIV感染者・AIDS患者の年間新規報告数(確定値)》
- ^ Gusa, Aa; Buller, Rs; Storch, Ga; Huycke, Mm; MacHado, Lj; Slater, Ln; Stockham, Sl; Massung, Rf (Jul 2006). “Chimpanzee reservoirs of pandemic and nonpandemic HIV-1.” (Free full text). Science 313 (5786): 523-6. PMC 2442710. PMID 16728595.
- ^ エイズ情報net:疫学
参考文献
- DeMaria A Jr, Ridzon R; Ciesielski, K; Ginsberg, C; Robertson, MB; Luo, BJ (1997). “Simultaneous Transmission of Human Immunodeficiency Virus and Hepatitis C Virus from a Needle-Stick Injury”. N Engl J Med (336): 919-22.
- Jo, Kahn; Walker, BD (1998). Acute human immunodeficiency virus type 1 infection. 33-39
- ロバート・ゲスト『アフリカ 苦悩する大陸』伊藤真 (訳)、東洋経済新報社、2008年5月15日。 ISBN 9784492211779。 NCID BA85746242。
- Mandell, Gerald L.; Bennett, John E.; Dolin, Raphael, eds (2010). Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases (7th ed.). Philadelphia, PA: Churchill Livingstone/エルゼビア. ISBN 978-0-443-06839-3
- Joint United Nations Programme on HIV/AIDS (UNAIDS) (2011). Global HIV/AIDS Response, Epidemic update and health sector progress towards universal access. 国際連合エイズ合同計画
-
携帯機器用アプリ
- AIDSinfo Guidelines 「診療ガイドライン」、「薬剤データベース」、「用語集」の3種類あり、iOS版とAndroid版を提供。アメリカ国立医学図書館提供。
関連項目
- 国立感染症研究所
- World Community Grid
- エイズ根絶性病撲滅国民運動太陽新党
- ンコシ・ジョンソン
- エイズ否認主義
- HIV/AIDSに対する社会的スティグマ
- ゲイ関連免疫不全
- 堤川AIDS事件
外部リンク
- 政府機関・国際機関
- その他
- 日本エイズ学会
- HIV感染症治療委員会 - 日本エイズ学会
- エイズ予防財団
- エイズ予防情報ネット - エイズ予防財団
- HIV検査・相談マップ
- 国内初の女性エイズ患者死亡(1987年) - NHK放送史
- 『後天性免疫不全症候群』 - コトバンク
- 『エイズ’88-HIV病』(1988年) - 日本感染症学会と感染症シリーズ映画製作委員会の企画の下でヨネ・プロダクションが制作した短編映画。『科学映像館』より
後天性免疫不全症候群
出典: フリー百科事典『ウィキペディア(Wikipedia)』 (2022/06/05 01:24 UTC 版)
後天性免疫不全症候群(エイズ)感染者の報道は、時として感染者(患者)のプライバシーを侵害する行為が行われてきた反面、軽く流す程度で終わる報道も見られるなど偏った報道が見られた。例えば性行為が原因で感染・発症した場合は執拗なまでに「犯人探し」が行われたが、血友病の治療に用いられた血液凝固因子製剤のうち非加熱製剤を用いた結果エイズに感染した事例はほとんど扱われなかった。
※この「後天性免疫不全症候群」の解説は、「偏向報道」の解説の一部です。
「後天性免疫不全症候群」を含む「偏向報道」の記事については、「偏向報道」の概要を参照ください。
後天性免疫不全症候群
出典:『Wiktionary』 (2018/07/05 18:19 UTC 版)
名詞
後天性免疫不全症候群(後天性・免疫・不全・症候群 こうてんせいめんえきふぜんしょうこうぐん)
翻訳
- アラビア語: مُتَلازِمة نَقْص المَنَاعَة المُكْتَسَب (ar) (mutalāzimet naqʂ al-manāʕet al-muktásab) 女性
- アゼルバイジャン語: Qazanılmış İmmun Çatışmazlığı Sindromu (az)
- ドイツ語: erworbenes Immundefektsyndrom (de) 中性
- ギリシア語: σύνδρομο επίκτητης ανοσολογικής ανεπάρκειας (el) (sýndromo epíktitis anosologikís anepárkeias) 中性
- 英語: acquired immune deficiency syndrome (en), acquired immunodeficiency syndrome (en), AIDS (en)
- エスペラント: akirita imundeficita sindromo (eo)
- スペイン語: síndrome de inmunodeficiencia adquirida (es) 男性
- バスク語: Hartutako Inmuno Eskasiaren Sindromea (eu)
- フェロー語: eyðkvæmi (fo) 中性
- フィンランド語: immuunikato (fi)
- フランス語: syndrome d'immunodéficience acquise (fr) 男性
- アイルランド語: siondróm easpa imdhíonachta faighte (ga) 男性
- アルメニア語: ձեռքբերովի իմունային անբավարարության համախտանիշ (hy) (jerk’berovi imunayin anbavararut’yan hamaxtaniš)
- イタリア語: sindrome da immunodeficienza acquisita (it) 女性
- 朝鮮語: 후천성면역결핍증 (ko) (hucheon-seong-myeon-yeok-gyeolpil-jeung)
- ラテン語: syndrome comparati defectus immunitatis (la) 男性
- マオリ語: mate ārai-kore (mi)
- ナヴァホ語: naałniih yichʼą́ą́h naabaahígíí bąąh dahooʼaahgo (nv)
- ポルトガル語: síndrome da imunodeficiência adquirida (pt) 女性
- ケチュア語: unquy hark'aypa chaskisqa waqlliynin (qu)
- ルーマニア語: sindromul imunodeficienței autodobândite (ro) 中性
- ロシア語: синдром приобретённого иммунодефицита (ru) (sindróm priobretjónnovo immunodefitsíta) 男性
- スコットランド・ゲール語: Annlochd Inneamh Dìon-Slàinte (gd) 女性
- セルビア・クロアチア語: sindrom stečene imunodeficijencije (sh) 男性
- トルコ語: Edinilmiş Bağışıklık Eksikliği Sendromu (tr)
- トルクメン語: immuno-ýetmezçilik sindromy (tk)
- 中国語: 後天免疫力缺乏症候群 (cmn), 后天免疫力缺乏症候群 (cmn) (hòutiān miǎnyìlì quēfá zhènghòuqún)
「後天性免疫不全症候群」の例文・使い方・用例・文例
後天性免疫不全症候群と同じ種類の言葉
固有名詞の分類
| 病気の別名 |
TIA aortic stenosis 後天性免疫不全症候群 顎関節症 亜急性細菌性心内膜炎 |
| 症候群 |
チャーグ-ストラウス症候群 ゲルストマン症候群 後天性免疫不全症候群 慢性活動性EBウイルス感染症 グッドパスチャー症候群 |
| ウイルス感染症 |
伝染性膿疱性皮膚炎 山羊関節炎・脳脊髄炎 後天性免疫不全症候群 慢性活動性EBウイルス感染症 ウイルス性急性脳症 |
| 感染症 |
旋尾線虫症 咽頭痛 後天性免疫不全症候群 髄膜炎菌性髄膜炎 アカントアメーバ |
| 性行為感染症 |
鼠径リンパ肉芽腫 毛じらみ症 性器ヘルペス 性病科 後天性免疫不全症候群 |
- 後天性免疫不全症候群のページへのリンク